Migrän är en neurovaskulär huvudvärk där avsaknad av specifika radiologiska och/eller biokemiska markörer gör att diagnosen ställs utifrån en dynamisk kedja av symtom.
Vanligtvis är huvudvärken initialt halvsidig, pulserande och åtföljd av ljus- och ljuskänslighet samt illamående och kräkningar.
Huvudvärken försämras av lindrig fysisk aktivitet som att gå i trappor och det krävs ofta sängläge under attackerna.
Migrän är näst spänningshuvudvärk den vanligaste primära huvudvärksformen, med en prevalens på ca 15%.
Migrändebuten sker ibland i barnaåren, men oftare i tonåren eller 20-årsåldern. I vuxen ålder är migrän dubbelt så vanligt hos kvinnor som hos män. De vanligaste attacktriggande faktorerna är stress, hormonella faktorer, oregelbundna måltider och sömnbrist. Ungefär 20 procent av personer med migrän har migrän med aura.
Den vanligaste auran är flimmerskotomet som startar med synbortfall vid fixationspunkten med en gradvis ökande, bågformig synfältsdefekt med flimrande ytterkontur homonymt i båda ögonen under 20-30 minuter.
Andra, vanliga auraformer, är känselstörningar i ena handen som långsamt sprider sig upp över armen och parestesier eller domningar kring ena mungipan.
Huvudvärken debuterar vanligtvis när auran pågår men kan också starta före eller efter auran. Viktigt är att symtomen utvecklas gradvis och sprider sig gradvis i synfältet alternativt i extremiteten, ibland både syn- och extremitetsfenonomen.
En och samma patient kan ha omväxlande migränanfall med och utan aura. Ibland uppträder aurafenomen utan efterföljande huvudvärk, vilket är vanligast hos äldre personer som tidigare under livet haft migränaura med huvudvärk.
Det är viktigt att skilja aurafenomenen från exempelvis TIA och partiell epilepsi. En lätt ökad risk för cerebral infarkt föreligger hos yngre individer med migrän med aura särskilt om de är rökare och använder östrogeninnehållande p-piller.
I utredningen av en individs huvudvärk är en Huvudvärksdagbok ett enkelt men oerhört viktigt pedagogiskt verktyg för att dels kunna ställa rätt huvudvärksdiagnos men också för att kunna göra individen medveten om olyckliga migränprovocerande mönster i det dagliga livet samt att utvärdera effekt av olika behandlingsinsatser.
Diagnostiska kriterier för migrän finns definierade av International Headache Society (https://ichd-3.org/1-migraine/). Nedan följer definitionerna på de två huvudtyperna av migrän.
Diagnosen ställs genom en typisk anamnes och normalt somatiskt och neurologiskt status. Ompröva din diagnos och överväg alltid utredning om patienten uppvisar atypiska symtom eller inte svarar på behandling.
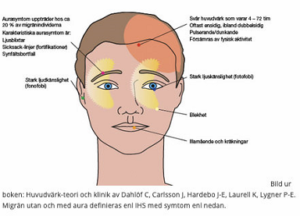
Bild ur boken: Huvudvärk-teori och klinik av Dahlöf C, Carlsson J, Hardebo J-E, Laurell K, Lygner P-E. Migrän utan och med aura definieras enl IHS med symtom enl nedan.
Vanliga migränformer
Migrän utan aura
A. Minst 5 huvudvärksattacker enligt B-D.
B. Huvudvärksduration 4-72 timmar (obehandlad eller efter otillfredsställande behandling).
C. Huvudvärkskarakteristika:
- Unilateral
- Pulserande
- Måttlig till svår intensitet
- Förvärras vid fysisk aktivitet tex att gå i trappor eller leder till undvikande av fysisk aktivitet
D. Minst ett av följande symtom samtidigt med huvudvärken:
- Illamående och/eller kräkning
- Både ljus- och ljudkänslighet
E. Kan inte bättre förklaras med annan diagnos i ICHD-3
Migrän med aura
Här definieras den inledande aurafasen. Huvudvärkens karaktäristika och tidsförlopp är vanligen men inte nödvändigtvis som vid migrän utan aura.
A. Minst 2 attacker enligt B och C
B. Ett eller flera helt reversibla aurasymtom:
- Visuella
- Sensoriska
- Språkliga
- Motoriska
- Hjärnstamssymtom
- Retinala
C. Minst 2 av följande karaktäristika:
- Minst ett aurasymtom utvecklas gradvis under minst 5 minuter.
- Vid två eller fler aurasymtom kommer de i turordning – ej samtidigt.
- Auraduration 5–60 minuter.
- Minst ett aurasymtom är unilateralt
- Minst ett aurasymtom är positivt (ett retningsfenomen)
- Auran ackompanjeras av huvudvärk eller följs inom 60 minuter av huvudvärk
E. Annan neurologisk sjukdom är utesluten och symtomen kan inte bättre förklaras med annan huvudvärksdiagnos i ICHD-3
Migränaura utan huvudvärk
Migrän med typisk aura som inte åtföljs av någon sorts huvudvärk
Diagnostiska kriterier:
A. Attack enligt ovan migrän med aura och kriterium B nedan
B. Ingen huvudvärk ackompanjerar eller åtföljer auran inom 60 minuter
En del personer med migrän med aura har även attacker där auran inte efterföljs av huvudvärk eller endast mer diffus huvudvärk utan typiska migränsymtom. Detta är vanligare hos äldre personer som tidigare i livet haft mer typisk migrän med aura.
Vid debut av aura utan migränös huvudvärk hos personer över 40 års ålder med tidigare migrän utan aura måste cerebrovaskulär incidens tex TIA uteslutas. Detta gäller även vid prolongerad aura (som kan signalera ischemisk händelse).
Sannolik (probable) migrän
Tillstånd som inte uppfyller kriterier för till exempel huvudvärk spänningstyp eller klusterhuvudvärk och som hade kunnat klassificeras som definitiv migrän med eller utan aura ifall inte just ett av de typiska symtomen hade saknats. Diagnosen kan med tiden klarna ytterligare men extra lyhördhet avseende annan orsak och vid behov vidare utredning rekommenderas. Här bör utredning för uteslutande av sekundär migränliknande huvudvärk genomföras.
Kronisk migrän. Den vanligaste komplikationen till migrän är uppkomsten av allt frekventare migränanfall som inte klingar av utan övergår i mer diffus huvudvärk med både migränsymtom och spänningshuvudvärk och där även läkemedelsutlöst huvudvärk ofta bidrar.
Ovanliga migränformer
Migrän med hjärnstamsaura (basilarismigrän) Migrän med kliniska symtom enligt tidigare beskrivning men där auran (se kriterier ovan) uppkommer i hjärnstammen men utan motorisk svaghet. Typiskt för denna aura är att den uppvisar minst 2 av följande:
- Dysartri
- Vertigo
- Tinnitus
- Hypoakusis
- Diplopi
- Ataxi (som inte förklaras av sensoriska bortfall)
- Sänkt vakenhetsgrad (GCS 13 eller lägre)
Hemiplegisk migrän Migrän med aura där motorisk svaghet ingår, där denna sprider sig gradvis under >5 min och åtföljs av migräntypisk huvudvärk. De icke-motoriska aurasymtomen varar >5 min, medan de motoriska symtomen vanligen avklingar inom 72 tim. Fall finns emellertid beskrivna där den motoriska svagheten kvarstår i veckor efter anfallet. Olika typer av familjär hemiplegisk migrän är genetiskt kartlagda men det förekommer också mutationer som är isolerade till enstaka individer i en släkt, sporadisk hemiplegisk migrän. De familjära hemiplegiska migränformerna orsakas av mutationer i olika membrankanaler, med genloci på kromosom 1, 2 respektive 19. Andra genloci kommer sannolikt att identifieras i framtiden.
Retinal migrän Upprepade attacker av mono-okulära synstörningsfenomen (blixtar, skotom, blindhet) som vanligen följs av migränhuvudvärk. Synpåverkan med positiva eller negativa symtom som utvecklas gradvis under aurafasen och som kan fångas vid synundersökning om denna utförs under perioden med subjektiva symtom. De ska fullständigt gå i remission. Här är differentialdiagnostiken mot amaurosis fugax viktig.
Episodiska syndrom som kan vara associerade med migrän, dvs ingå i ett migränanfall. Dessa har beskrivits främst hos barn men kan också debutera i vuxen ålder. Dessa individer kan också ha andra störningar som episoder av åksjuka, somnambulism, nattskräck och bruxism. Exempel på dessa episodiska syndrom är nedan stående tillstånd som gemensamt har att annan orsak ska vara utesluten:
Återkommande attacker av gastrointestinal störning. Minst 5 episoder av buksmärta, illamående och/eller kräkning som inte kan förklaras av annan sjukdom. För diagnos fordras normal gastrointestinal utredning.
- Cykliska kräkningar Minst 5 återkommande episoder av intensivt illamående och kräkningar med tydligt men individuellt mönster av regelbundenhet och stereotypt tids- och symtommönster. Personen blir blek och frånvarande under anfallet och är helt symtomfri utan behandling mellan anfallen samt att annan orsak uteslutits. Det cykliska förloppet som slutar spontant är typiskt.
- Abdominell migrän. Ses främst hos barn i form av minst 5 anfall av buksmärtor av moderat till svår natur som förhindrar aktivitet. Smärtan är belägen mitten i buken. Vasomotoriska symtom (blekhet, mörk under ögonen), illamående och kräkning pågår under 2-72 tim med mellanliggande helt symtomfria perioder.
Benign paroxysmal vertigo. Minst 5 attacker av plötsligt insättande yrselanfall under min till tim som också upphör snabbt och fullständigt hos annars friskt barn. Nystagmus, ataxi, kräkning, blekhet, och rädsla kan förekomma samtidigt. Undersökningar (status, MRT hjärna och ÖNH) är normala.
Benign paroxysmal torticollis. Återkommande episoder under timmar till dagar hos barn av huvudlutning med lätt rotationsinslag åt ena sidan och som försvinner utan restsymtom. Associerade symtom är blekhet, irritabilitet, illamående, kräkning eller ataxi. Normalt neurologiskt status mellan anfallen. Annan orsak skall vara utesluten.
Migränattacker med annan symtomatologi förekommer. De diagnoskriterier som fordras för respektive diagnos kan i detalj studeras på IHS hemsida, där du också kan hitta referenser till studier i området. Det är av betydelse att skilja migrän från andra neurologiska sjukdomar, tex stroke där annan typ av utredning kan krävas. Ofta måste dock annan neurologisk sjukdom utredas som led till migrändiagnosen, dvs migrän är i dessa fall en uteslutningsdiagnos. Behandlingsriktlinjerna är desamma som för migrän med och utan aura.
Migränkomplikationer
Definitionen är: Sedan 3 månader ska patienten ha haft huvudvärk under minst 15 dagar/mån varav minst 8 dagar ska vara typiska migrändagar (med eller utan aura). Dokumentation rekommenderas via Huvudvärksdagbok på papper, appar eller helst i Huvudvärksregistrets PER-del. Denna form av migrän omfattar dagar med mer ordinär huvudvärk (som vid huvudvärk av spänningstyp) blandat med migränattacker som blir alltmer svåravgränsade ju oftare individen upplever huvudvärk. Många gånger föreligger också ett inslag av läkemedelsöveranvändningshuvudvärk.
Status migränosus, migränattack med eller utan aura och med typiska symtom men som varar längre än 72 tim. En ofta förekommande patient på akutmottagningar. Bör alltid handläggas i samråd med neurolog helst huvudvärksexpert.
Persisterande migränaura (prolongerad aura) utan infarkt, ett eller flera aurasymtom typiska för personens vanliga migrän med aura men som kvarstår i mer än 1 vecka. Neuroradiologi utan tecken till infarkt.
Migränutlöst infarkt, ett eller flera typiska migränaurasymtom uppträder tillsammans med en neuroradiologisk påvisad infarkt. Aurasymtomet är typiskt för patientens vanliga aura men kvarstår i mer än 60 minuter och neuroradiologi påvisar infarkt som är belägen i ett relevant kortikalt territorium.
Migränutlöst epileptiskt anfall, ett epileptiskt anfall triggat av en migränattack med aura. Anfallet uppträder under eller inom 1 timme efter en migränattack med aura.
Behandling
Första steget är alltid en noggrann huvudvärksanamnes och gärna en period av dokumentation i en Huvudvärksdagbok för att patienten själv ska bli lyhörd för migränsymtomen och de individuella triggerfaktorerna. Att lära sig hantera dessa triggers, dvs att utveckla copingstrategier är första behandlingssteget. Bästa effektiva attackbehandling provas ut och patienten bör instrueras att inta densamma så snart de är övertygade om att det är migränhuvudvärk. Patienten ska instrueras att alltid börja med enkla analgetika eller NSAID preparat och i tillräcklig dos eftersom de flesta migränattacker är milda till en början. Om en akutbehandling ger dålig effekt prövas nästa steg i behandlingstrappan (step-wise care). Läkemedel adderas stegvis vid utprovning och patienten erbjudas därefter läkemedel, ett eller flera, beroende på svårighetsgrad vid enskilda migränattacker. Effektiv dosering ska eftersträvas.
Icke-farmakologisk behandling
- Hantera migränutlösande faktorer. Uppmana till tex regelbunden sömn och måltider liksom regelbunden fysisk aktivitet.
- Avspänning, fysisk träning, stresshantering, kognitiv beteende terapi (KBT) kroppskännedomsövningar, akupunktur (se nedan).
Ett antal icke-farmakologiska behandlingsmetoder finns utvärderade och bör prövas speciellt vid frekvent migrän. Flera av dessa metoder har visats ha effekter jämförbara med profylaktisk medicin men med färre biverkningar. Dessa metoder kan utföras och vissa av dem läras ut av tex fysioterapeut, psykolog, läkare eller sjuksköterska.
- Avspänning. Det finns flera beskrivna metoder för avspänning, där progressiv avslappning, autogen avslappning och andningsövningar är de vanligaste. Patienten kan få hjälp av en fysioterapeut eller psykolog för att lära sig olika tekniker. Regelbundenhet i att tillämpa övningarna spelar större roll än typ av metod.
- Akupunktur. Upprepade akupunkturbehandlingar, 1-2 ggr i veckan vid totalt ca 10 tillfällen. Viktigt att informera individen om att inte avbryta i förtid då behandlingen initialt kan öka besvären.
- Regelbunden och anpassad fysisk aktivitet. Hård fysisk träning kan trigga migränanfall, men submaximal konditionsträning 20-40 minuter, 2-3 ggr i veckan kan verka förebyggande. Här kan individen behöva rådgivning för att hitta lämplig aktivitet och intensitetsnivå och inte minst motivation. Uppvärmning innan träningspasset genom succesiv stegring av intensiteten är viktigt likaså nedvarvning efteråt.
- EMG-biofeedback. EMG är en metod för ökad kroppskännedom och kontroll över muskulär spänning. Detta kräver utrustning på klinik eller eventuell för hemlån och kan övervägas vid profylaktisk behandling
- KBT. Kognitiv beteendeterapi kan vara effektivt och kan med fördel innefatta stresshantering och övningar för avslappning
- Cefaly, huvudvärksspecifik TENS, har i studier kunnat visa effektivitet som del i avslappning.
Farmakologisk behandling
Anfallsbehandling,
- Enkla analgetika tidigt i migränanfallet och i adekvat dos, tex Paracetamol (1000 mg), acetylsalicylsyra (1000mg), ibuprofen (400 mg), naproxen (750mg). Maximera dygnsdosen på receptet
- Triptaner, välj administrationssätt (tabletter, nässpray, injektionspenna). Kan löna sig att test annan triptan än patienten redan har. I studier ingen skillnad i effektivitet men kan skilja vad gäller biverkningar.
- Addera illamåendedämpande behandling tex metoklopramid, odansetron.
Farmakologisk behandling
Anfallsbehandling,
- Enkla analgetika tidigt i migränanfallet och i adekvat dos, tex Paracetamol (1000 mg), acetylsalicylsyra (1000mg), ibuprofen (400 mg), naproxen (750mg). Maximera dygnsdosen på receptet
- Triptaner, välj administrationssätt (tabletter, nässpray, injektionspenna). Kan löna sig att test annan triptan än patienten redan har. I studier ingen skillnad i effektivitet men kan skilja vad gäller biverkningar.
- Addera illamåendedämpande behandling tex metoklopramid, odansetron.
- Gepanter (rimegepant), se FASS för villkor för förskrivning
Profylaktisk behandling
Bör erbjudas vid frekventa anfall (3 eller flera handikappande migränanfall per mån eller om effekt av attackmedicineringen är otillräcklig). ß-blockerare kan sättas in och följas upp i primärvården. Övriga läkemedel bör förskrivas i samråd med neurolog. Uppföljning är viktig! Omvärdering var 3:e – 6:e mån rekommenderas. Migrändagbok rekommenderas. Profylaxens mål: 50% reduktion av antal huvudvärksdagar.
Relativ kontraindikation: djup depression med suicidtankar, astma, AV-block, hjärtinsufficiens, claudicatio intermittens.
Vanliga biverkningar: trötthet, perifer kyla, minskad fysisk prestationsförmåga, gastrointestinalt obehag, impotens, sömnstörningar, depression.
- Kandesartan upp till 16mg/dygn. Denna har gynnsam biverkningsprofil och god profylaktisk effekt i studier.
- ß -blockerare:
- metoprolol (Metoprolol Hexal Retard, Seloken ZOC) 50-100mg x2 eller som depåberedning x1.
- propranolol (Inderal/Propranolol 60-120 mg x 2-3 eller depåpreparat 120mgx1(licensförskrivning)).
- Amitriptylin (Saroten) startdos 10 mg, målet är 100mg tn med gradvis dosökning upp till effekt eller ohanterliga biverkningar. ”Start low and go slow är en bra ledstjärna”.
Hela dygnsdosen skall tas på kvällen.
Kontraindikationer: glaukom, urinretention speciellt vid prostatahyperplasi.
Hur behandla frekvent aura utan efterföljande huvudvärksfas?
Svar: Vid frekvent aura ges profylaktiskt verkande läkemedel.
Behandling av läkemedelsöveranvändningsutlöst huvudvärk (Se kapitel 5)
Långvarig migränattack/status migränosus, dvs svår handikappande migränattack med eller utan aura och med typiska symtom men som varar längre än 72 tim.
När en individ med migrän söker akut för ett mer än 72 tim långt lidande är målet att smärtlindra och bringa individen till sömn. Sjukhistorien måste penetreras med fokus på:
a) Rapporterar patienten nytillkomna symtom? Är det något annat? Säkerställ diagnosen migrän.
b) Vilka läkemedel och i vilka doser har intagits under sista dygnet? Finns utrymme att ge mer upp till rekommenderat dygnsdos?
c) Cave morfin- och kodeininnehållande preparat!! Opioider är inte visat effektiva vid migrän men medför biverkningar på kort och lång sikt. Opioider minskar triptaneffekten liksom effekt av profylaktiska läkemedel. Opioider ökar risken för utveckling till kronisk migrän och också läkemedelsinducerad huvudvärk (medication overuse headache).
Rekommenderade behandlingar:
Vätskesubstitution i dropp speciellt om patienten har kräkts.
Om mild huvudvärk och inget illamående: ge i första hand ytterligare en dos triptan (om utrymme inom max dygnsdos finns) alternativt NSAID (ibuprofen/diklofenak) per os.
Om svår huvudvärk med illamående, kombinera:
i. prometazin (Lergigan)/diazepam (Stesolid),
ii. diklofenak 75mg im
iii. om utrymme finns inom max dygnsdos: sumatriptan 0,5mg sc.
Inläggning i mörk, tyst och lugnt rum.
Vid utskrivningen, översyn av individens attackmedicinering men också behov av ev profylax.
Uppföljning:
Betablockad kan med fördel följas upp hos husläkare liksom nyinsatt attackkuperande läkemedel.
Behöver individen remiss till sjukgymnast för icke-farmakologisk intervention? Ange vad du önskar av fysioterapeuten samt informera patienten om att behandlingen kan innebära en initial försämring samt att fysioterapeutisk behandling kan behöva upprepas i framtiden och inte i sig innebär en bot av migränen.
Studier har visat effekt vid svårbehandlat status migränosus av nedanstående behandlingar och mest övertygande för 1 och 2. Övriga alternativ har begränsad dokumentation avseende klinisk effekt men kan vara ett alternativ i speciella fall då efter samråd med huvudvärksspecialist:
Natriumvalproat (Ergenyl) 300mg-1200mg iv. OBS! Ej till gravida kvinnor eller kvinnor som kan tänkas bli gravida! Ett graviditetstest rekommenderas innan behandlingen ges pga valproats teratogena effekt.
Kortikosteroidbehandling. Dexametason 8mg första dagen. Snabb nedtrappning under 3-4 dagar. Vid behov av inläggning kan 10 mg dexametason alt 500 mg metylprednisolon som engångdos vara ett alternativ. Kontraindikation: graviditet, diabetes, känt magsår, systemisk svamp- eller annan infektion.
Levetiracetam 250 – 1000 mg iv. Relativt få biverkningar.
Magnesium 0,5-2 mg iv har i studier visat effekt speciellt på migrän med aura och speciellt på associerade symtom. Bör ej användas tillsammans med metoklopramid då det då kan leda till försämring. Biverkningar: diaréer, blodtrycksfall. Magnesium kan användas under graviditet.
Ketorolac 30-60mg in/im. Kontraindikation: magsår.
Dihydroergotamin 1 mg iv/sc. Finns inte registrerat i Sverige.
Occipitalnervsblockad kan fungera som ett komplement till läkemedelsbehandling vid status migränosus.
Kronisk migrän, dvs under senaste kvartalet ska patienten ha haft huvudvärk under >15 dagar/mån varav minst 8 dagar ska vara typiska migrändagar (med eller utan aura). Dokumentation via huvudvärksdagbok rekommenderas.
Rekommenderad behandling:
1. Överväg läkemedelsavgiftning ensamt eller i kombination med profylaktisk behandling. Här fordras tydlighet i instruktionen. Stöd per telefon med sköterska under avgiftningen rekommenderas för att bibehålla motivationen.
2. Profylaktisk medicinering tex topiramat, amitriptylin eller annat läkemedel (Se tidigare) helst i kombination med icke-farmakologisk intervention tex promenader. Diskutera livsstilsförändringar. Överväg fysisk aktivitet på recept (FaR) eller remiss till fysioterapeut.
3. Onabotulinumtoxin A (Botox) är registrerat i Sverige på indikationen kronisk migrän. Ska injiceras sc/im 155E och enl ett specifikt anatomiskt mönster (PREEMPT) med 12-16 veckors mellanrum. Utvärderas via huvudvärksdagbok/läkemedelskonsumtion efter 2-3 behandlingsomgångar. Individen bör ha prövat minst 2 helst 3 vanliga profylaktiska läkemedel innan Botox övervägs. Behandlingskontrakt med patienten: vid inte övertygande reduktion av huvudvärksfrekvens/-intensitet ska behandlingen avbrytas efter 2-3 behandlingsomgångar (kostnadsaspekten). Vid effekt bör behandlingen regelbundet (ca 1 gång årligen) glesas ut och försök att avsluta på samma sätt som annan profylaktisk behandling.
Mensrelaterad migrän
Behandling: En förutsättning är att individen har relativt regelbunden mensperiod.
1. Naproxen 500mgx2 alltifrån 7 dagar före första till 6 dagar efter mensdagarna.
2. Zolmitriptan 2,5 mg x3 alternativt naratriptan 1×2 under mensperioden.. Börja helst ett 2-3 dagar före väntat första mensdag.
3. Hormonspiral/P-stav kan övervägas, liksom östrogensubstitution, tex Estraderm 2 dagar före till 3 dagar efter första mensdagen. Syftet är att uppnå amenorré. Samarbeta gärna med gynekolog.
Migrän under graviditet
Många patienter med migrän förbättras under graviditet och amning, speciellt de med migrän utan aura. Den blivande modern är mer benägen att undvika läkemedel och att uthärda pga omtanken om fostret. Tydlighet i diskussionen med modern fordras. Dessa individer bör handläggas av huvudvärksspecialist.
OBS! Behandling med triptaner, ergotamin eller andra läkemedel innan graviditet konstaterats utgör inte uppmaning till abort!
Behandling vid försämring:
1. Icke farmakologisk behandling inkl sjukskrivning gärna partiell för att inte förlora viktig kontakt med arbetsplatsen.
2. ASA, paracetamol kan användas under de två första trimestrarna. Under tredje trimestern enbart paracetamol pga ASAs blödningsriskökning. Undvik metoklopramid under sista trimestern. Risk finns för långvariga men övergående extrapyramidala symtom hos barnet. Om behov föreligger använd hellre ondansetron. NSAIDs bör inte ges under sista trimestern (risk för prematur slutning av ductus arteriosus, blödningsrisk, värkhämning).
3. Inj sumatriptan. Uppföljning via GSKs graviditetsregiser av flertal graviditeter där sumatriptan intagits under första trimestern har inte visat ökad risk för fetala skador. Bör inte rekommenderas under andra eller tredje trimestern.
4. Citodon kan ges under första trimestern. Studier saknas. Klinisk erfarenhet.
5. Vid behov av profylax kan betablockerare alternativt pizotifen möjligen rekommenderas. Även magnesium kan användas under graviditet tex som 1 mg iv vid status migränosus.
OBS! Topiramat och valproat bör inte förskrivas till kvinnor som önskar/planerar graviditet!
OBS! Om migränattackerna under graviditeten blir atypiska, nytillkommen symtomatologi, överväg annan komplikation tex sinustrombos.
Migrän under amning
Många individer med migrän har kvarstående förbättring under amningsfasen. Vid utebliven förbättring rekommenderas:
1. Icke farmakologisk behandling inkl sjukskrivning av patienten. Fadern tar ut föräldraledighet.
2. ASA, paracetamol och metoklopramid kan användas.
3. Attackbehandling med inj sumatriptan. Ej amning under 12 tim efter behandlingen. Bröstmjölken pumpas ut och kasseras. Förbereds genom frysning av bröstmjölk och matning via flaska alternativt mjölkersättning.
4. Profylax bör ej användas under amning. Vid behov av profylax måste amning avbrytas.
Avancerad förbyggande terapier inom högspecialiserad vård för patienter med kronisk migrän.
Valet mellan nedanstående mer avancerade förebyggande behandling bör styras av diskussionen mellan patienten och läkaren. Detta gäller även valet mellan olika typer av CGRP-antikroppsbehandling.
Topiramat (Topimax) Startdos 25 mg till natten. Ökas en gång per vecka till 50mg x 2. Många pat har effekt på dosen 50mg/dygn, men ibland behöver dosen justeras uppåt.
Kontraindikationer: Tidigare djup depression, viktnedgång, njurstensbesvär, leversjukdom, trångvinkelglaukom, planerad/pågående graviditet.
Biverkningar: illamående, humörsvängningar, depression, upphakat tal.
Övriga medel: Valproat (Ergenyl ret/Absenor depot) (300mgx2), Flunarizin (Sibelium) (5-10mg), magnesium 360mg är inte registrerade på indikationen migränprofylax i Sverige men har dokumenterad migränförebyggande effekt. Det finns även andra läkemedel med begränsad dokumentation avseende klinisk effekt. Dessa bör utprövas i samråd med huvudvärksspecialist. Valproat ska endast ges till kvinnor med effektiv metod för antikonception då preparatet medför ökad risk för fosterskador.
Clostridium botulinum neurotoxin typ A hemagglutininkomplex (Botox®)
Botox®är registrerat på indikationen kronisk migrän. Ska injiceras sc/im 155E och enl ett specifikt anatomiskt mönster (PREEMPT, var god se FASS.se) med 12-16 veckors mellanrum. Utvärderas via huvudvärksdagbok (Svenska Huvudvärksregistrets), läkemedelskonsumtion efter 2-3 behandlingsomgångar och effekt på funktionsnivån före och efter 3 behandlingsomgångar. Individen bör ha prövat minst 2 helst 3 vanliga profylaktiska läkemedel (se ovan) innan Botox® övervägs. Behandlingskontrakt med patienten: vid inte övertygande reduktion av huvudvärksfrekvens/-intensitet/minskad läkemedelsförbrukning/förbättrad funktionsgrad eller biverkningar ska behandlingen avbrytas efter 2-3 behandlingsomgångar. Vid effekt bör behandlingen regelbundet (ca 1 gång årligen) glesas ut och försök att avsluta på samma sätt som annan profylaktisk behandling.
Kontraindikationer: graviditet och amning.
Nedan finns injektionsmönster och doser enl FASS.
Följande diagram visar injektionsställena: Följande diagram anger rekommenderade muskelgrupper för eventuella ytterligare injektioner: | |
| Rekommenderad dos: | 155 enheter till 195 enheter administrerat intramuskulärt i form av injektioner om 0,1 ml (5 enheter) i 31 eller upp till 39 injektionsställen. |
Rekommenderad dosökning och injektionsplatser enl FASS.
UTVÄRDERING av Botox® behandling: rekommenderad effektiva nivå är 30% (helst 50%) förbättring i nedanstående:
- minskat antal migrän/migränoida huvudvärksdagar
- förbättrad i HIT-6
- minskad attackläkemedelsanvändning
- förbättrad funktionsnivå
CGRP antagonistbehandling vid migrän.
Pizotifen (Sandomigrin). Licenspreparat. Startdos: 1×1 i 3 dagar, 1×2 i 3 dagar, därefter 1×3. Senare kan dosen dubbleras vid utebliven effekt.
Kontraindikationer: överkänslighet.
Biverkningar: övergående sedering, viktökning.
Behandling med monoklonala antikroppar mot CGRP (idag: erenumab, fremanezumab, Galkanezumab, eptinezumab) är tillgänglig för personer med kronisk migrän men i studier har effekt visats hos personer med 4 eller fler migrändagar i snitt per månad. I Sverige är dock denna behandling förbehållen de med kronisk migrän för att högkostnadsskyddet ska gälla. Var god se NT-rådets rekommendationer (länk till hela dokumentet). Läkemedlen är dock möjliga att förskriva men då får personen bekosta detta fullt ut. Nedan gäller för att patienten ska få behandlingen med högkostnadsskydd. NT-råd följer regelbundet upp att förskrivningen följer nedanstående riktlinjer:
NT-rådets rekommendation till regionerna är (2019-11-25):
- att erenumab (Aimovig®), fremanezumab (Ajovy®) och galkanezumab (Emgality®) kan användas vid kronisk migrän (≥15 huvudvärksdagar per månad varav ≥8 migrändagar) till patienter som efter optimerad behandling inte haft effekt av eller inte tolererat minst två olika profylaktiska
- att CGRP-antagonistbehandlingarna förskrivs av neurolog alternativt av läkare verksam vid klinik specialiserad på behandling av svår migrän.
- att effekten (minskning i antal månatliga migrändagar) utvärderas efter 3 månader och att CGRP-antagonistbehandlingarna sätts ut vid utebliven effekt eller om minskningen i antal månatliga migrändagar understiger 30 procent.
- att patienterna registreras och följs upp i Neuroregistrets Huvudregister. Patienten ska rapportera in skattning av sina besvär via PER-funktionen (Patientens Egen Registrering).
- att utöver monoklonala antikroppar så finns det idag även peroral CGRP-antagonist (autogepant).
UTVÄRDERING av CGRPantagonistbehandling, rekommenderad effektiva nivå: minst 30% (helst 50%) förbättring i nedanstående:
- minskat antal migrän (migränoida) dagar
- förbättrad i HIT-6
- minskad attackläkemedelsanvändning
- förbättrad funktionsnivå
Ett bra verktyg att utvärdera effekten är HIT-6, som finns som verktyg i Huvudvärksregistrets PER-del där patienten skattar sig själv regelbundet före och under behandlingen.
Neuromodulation
Occipitalnervstimulator-system (ONS) har i studier indikerat att detta kan vara en framkomlig väg att lindra besvären främst hos personer med kronisk migrän. Tills vidare är CE-godkännandet för ONS-stimulatorsystemet indraget och detta kan inte erbjudas som behandling utan fortsatta studier.
Idag pågår försök att påverka migränens patofysiologi via externa transkutana hjälpmedel. Än så länge är studierna få men lovande. Även för dessa metoder krävs mer studier innan dessa hjälpmedel kan rekommenderas som rutin i klinisk praxis. Utprovning och erfarenheter av användandet bör samlas vid Huvudvärkscentra, (tertiär vårdnivå).
Behandling av status migränosus
1.Vätskesubstitution parenteralt speciellt om patienten har kräkts.
2. Om mild huvudvärk och inget illamående: ge i första hand ytterligare en dos triptan (om utrymme inom max dygnsdos finns) alternativt NSAID (ibuprofen/diklofenak) per os.3
3. Om svår huvudvärk med illamående, kombinera:
- prometazin (Lergigan)/diazepam (Stesolid),
- diklofenak 75mg im.
- om utrymme finns inom max dygnsdos: sumatriptan 0.5mg sc.
4. Inläggning i mörk, tyst och lugnt rum.
5. Andra behandlingsalternativ finns
6. Natriumvalproat, levetiracetam båda som inj.
7. Vid utskrivningen, översyn av individens attackmedicinering men också behov av ev profylax samt var uppföljning bör ske.
Behandling av läkemedelöveranvändningshuvudvärk
Behandling av rent menstruell migrän
En förutsättning är att individen har relativt regelbunden mensperiod.
- Naproxen 500mgx2 alltifrån 7 dagar före första till 6 dagar efter mensdagarna.
- Zolmitriptan 2,5 mg x3 alternativt naratriptan 1×2 under mensperioden. Börja helst ett 2-3 dagar före väntat första mensdag.
- Kontinuerlig användning av p-piller med progesteron, tablett Desogestrel 75 mikrogram kan prövas alternativt kontinuerlig behandling med kombinerade p-piller, tex tablett Rosal 28. Behandlingen med p-piller ger stabilare hormonnivåer, vilket kan förebygga migrän.
Insättning och uppföljning även av gynekolog.
Effect of desogestrel 75 mg on headache frequency and intensity in women with migraine: a prospective controlled trial.
Gabriele S. Merki-Felda, Bruno Imthurnb, Andreas R. Gantenbeinb and Peter Sandorb
THE EUROPEAN JOURNAL OF CONTRACEPTION & REPRODUCTIVE HEALTH CARE 2019, VOL. 24, NO. 3, 175–181 https://doi.org/10.1080/13625187.2019.1605504
Effectiveness of the progestin-only pill for migraine treatment in women: A systematic review and meta-analysis Warhurst S, Rofe CJ, Brew BJ, Bateson D, McGeechan K, Merki-Feld GS, Garrick R, Tomlinson SE. Cephalalgia. 2018 Apr;38(4):754-764. doi: 10.1177/0333102417710636. Epub 2017 May 29.PMID: 28554244
Headache Pain 2018 Aug 31;19(1):76. doi: 10.1186/s10194-018-0896-5. Effect of exogenous estrogens and progestogens on the course of migraine during reproductive age: a consensus statement by the European Headache Federation (EHF) and the European Society of Contraception and Reproductive Health (ESCRH) Simona Sacco et al
Behandling under graviditet
Många patienter med migrän förbättras under graviditet och amning, speciellt de med migrän utan aura. Den blivande modern är mer benägen att undvika läkemedel och att uthärda pga omtanken om fostret. Tydlighet i diskussionen med modern fordras. Dessa individer bör handläggas av huvudvärksspecialist.
OBS! Behandling med triptaner, eller andra läkemedel innan graviditet konstaterats utgör inte uppmaning till abort!
Behandling vid försämring under graviditet:
- Icke farmakologisk behandling inkl sjukskrivning gärna partiell för att inte förlora viktig kontakt med arbetsplatsen.
2. Paracetamol kan användas om så är kliniskt motiverat men ska ges i lägsta effektiva dos under kortast möjliga tid och med lägsta möjliga frekvens. Undvik metoklopramid under sista trimestern. Risk finns för långvariga men övergående extrapyramidala symtom hos barnet. Om behov föreligger använd hellre ondansetron.
NSAIDs bör inte ges under sista trimestern (risk för prematur slutning av ductus arteriosus, blödningsrisk, värkhämning).
- Inj sumatriptan. Uppföljning via GSKs graviditetsregiser av flertal graviditeter där sumatriptan intagits under första trimestern har inte visat ökad risk för fetala skador. Bör inte rekommenderas under andra eller tredje trimestern.
- Citodon innehåller kodein och bör användas med försiktighet under första trimestern, men om exponering redan skett föreligger ingen orsak till ett avbrytande av graviditeten. Vid långvarig behandling under graviditet bör risk för neonatal abstinens beaktas.
Vid behov av profylax kan betablockerare alternativt amitriptylin möjligen rekommenderas. Generellt bör förebyggande läkemedel seponeras när patienten planerar graviditet. Om behov av förebyggande behandling under graviditet rekommendera i första hand betablockerare (metoprolol eller propranolol) i lägsta effektiva dos men bör inte användas under tredje trimestern pga risk för inducerad bradykardi, hypotension och hypoglykemi hos barnet efter partus (fordrar förlängd övervakning post partum).
Amitriptylin är andrahandsval men bör inte användas under graviditetens sista delen.
Intramuskulära injektioner med Botox® kan övervägas vid behandlingsrefraktär migrän.
OBS! Topiramat och valproat bör inte förskrivas till kvinnor som önskar/planerar graviditet och givetvis inte användas under graviditeten!
OBS! Om migränattackerna under graviditeten blir atypiska, med nytillkommen symtomatologi, överväg annan komplikation tex sinustrombos.
Behandling under amning
Många individer med migrän har kvarstående förbättring under amningsfasen. Vid utebliven förbättring rekommenderas:
- Icke farmakologisk behandling inkl sjukskrivning av patienten. Fadern tar ut föräldraledighet.
- ASA, paracetamol och metoklopramid kan användas.
- Anfallsbehandling med inj sumatriptan. Ej amning under 12 tim efter behandlingen. Bröstmjölken pumpas ut och kasseras. Förbereds genom frysning av bröstmjölk och matning via flaska alternativt mjölkersättning.
- Profylax bör ej användas under amning. Amning rekommenderas inte vid amning enl FASS. Vid behov av profylax bör avbrytande av amningen övervägas. I samråd med den nyblivna modern kan propranolol, metoprolol övervägas beroende på moderns kliniska situation och i nära diskussion med moderns (risk kontra effekt) då betablockaren utsöndras i bröstmjölken i låg dos. I andra hand kan amitriptylin övervägas. Högspecialistkontakt bör övervägas.
Barn och ungdomar med migrän
Symtomen vid de olika migränformerna liknar de som beskrivits för vuxna med vissa undantag. Anfallen är betydligt kortare hos barn och går oftare över av sömn. De varar obehandlade ofta inte mer än 12 timmar. Jämfört med tonåringar och vuxna rapporterar yngre barn oftare bilateral migrän, buksmärtor och kräkningar men mer sällan synaura, ljud- och ljuskänslighet.
Barn och tonåringar tillbringar mycket av sin tid i skola, fritids eller förskola och ofta börjar huvudvärken under skoltid, särskilt mot slutet av dagen. Därför är det bra att lärare och skolsköterska är informerade om huvudvärksproblemen och att besvärande symtom kan uppträda under lektionstid. De barn som behöver medicin bör ha med sig läkemedlet i rätt dosering till skolan. Vid migrän bör barnet tidigt få vila och ta sin medicin för då kan anfallen snabbare gå över. Det bör finnas tillgång till vilrum på skolan.
Behandling av huvudvärk hos barn bör vara effektiv, biverkningsfri och helst ge effekt på lång sikt. Det är inte självklart att mediciner som är effektiva för vuxna också är det för barn. Flera placebokontrollerade läkemedelsprövningar av huvudvärksbehandling hos barn och tonåringar har presenterats under senare år. Placeboeffekten av läkemedel är ofta hög hos barn.
Anfallsbehandling:
- Möjlighet att vila i ett mörkt och tyst rum. För många barn försvinner eller förbättras huvudvärken av sömn. Avslappningsövningar kan hjälpa i det här skedet av ett anfall.
- Avslappningsbehandling, rörelseträning, biofeedback och kognitiv beteendeterapi ger minskad anfallsfrekvens hos barn som besväras av såväl migrän som spänningshuvudvärk.
- Läkemedelsbehandling behövs vid svåra och långvariga migränanfall. Enkla analgetika som acetylsalicylsyra (som ej bör användas vid feber eller infektion), paracetamol (15mg/kg kroppsvikt). Naproxen kan ges till barn över 12 års ålder samt till barn som väger >50kg. Ibuprofen från 6-12 år (10 mg/kg kroppsvikt) kan vara effektiva, särskilt om de intas tidigt under anfallet. Mot illamåendet kan domperiodon övervägas till barn under 12 års ålder.
- Från och med 12 års ålder kan migränspecifik medicinering med en triptan (godkänd indikation för sumatriptan nässpray 5-20 mg/dos kollas, zolmitriptan nässpray 5 mg/dos, sumatriptan nässpray 10 mg) ges. Vid uttalat illamående kan antiemetika (postafen, metoklopramid) användas som tilläggsbehandling. Migränekvivalenterna behandlas på samma sätt som vanlig migrän, men vanligtvis är behovet av antiemetika större.
Förebyggande behandling:
- När attackfrekvensen blir så hög att den kraftigt påverkar barnets normala liv kan förebyggande behandling med läkemedel bli nödvändig. Behandlingen bör individualiseras och skräddarsys med avseende på ålder, kroppsvikt och beredningsform och utsättningsförsök göras efter 3-6 månaders behandling. Endast ett fåtal välkontrollerade kliniska prövningar med tillräckligt många patienter kan användas som vetenskapligt stöd. Ingen av dem har inkluderat barn yngre än 6 år.
A. Bland dessa finns undersökningar som visar att den oselektiva beta-blockeraren propranololi en daglig dos på 1-2 mg/kg och dag (fördelat på två doser) är effektiv som förebyggande behandling. Metoprolol har troligen motsvarande effekt men dokumentationen för barn är bristfällig.
Kontraindikationer: Astma.
B. Andrahandsalternativ: amitriptylin, pizotifen. Amitriptylin förefaller ha en positiv effekt vid kronisk daglig huvudvärk. Dosen bör långsamt trappas upp till slutdosen som vanligen är 1 mg/kg och dag och ges med fördel på kvällen. Liksom hos vuxna med migrän har man på senare år visat att antiepileptika som valproinsyra och topiramat kan ha effekt som migränförebyggande behandling för barn.
1. När ska triptaner intas under migränattacken?
Svar: Triptan hjälper inte mot auran. Patofysiologiskt utgörs auran av spreading depression med start i syncortex. Under huvudvärksfasen sker frisättning av CGRP. Triptanerna har här sin blockerande effekt på huvudvärkens reflexbåge genom effekt via 5HT1B/1D receptorer både på trigeminala nervändslut och på kärlväggens glatta muskelceller men också centralt i hjärnstammen. Triptaner som injektionsberedning bör intas först när huvudvärksfasen börjat medan peroral beredning kan intas redan under aurafasen pga det tar tid innan upptaget via tarmen ägt rum.
2. Hur behandla frekvent aura utan efterföljande huvudvärksfas?
Svar: Vid frekvent aura ges profylaktiskt verkande läkemedel.
3. Kan jag ge triptaner till personer med hemiplegisk migrän?
Svar: Ja. Studier visar att triptaner är säkert att ge till personer med hemiplegisk migrän.
4. Kan jag ordinera triptaner till migrän med hjärnstamsaura?
Svar: Här är det vetenskapliga stödet betydligt svagare. Rekommenderar försiktighet.
Ickefarmakologisk behandling
- Andrasik F. Biofeedback and behavioral treatments: filling some gaps. Neurol Sci 2014;35. Suppl 1:121-127.
- Chaibi A, Tuchin P, Russell M. Manual therapies for migraine: a systematic review. J Headache Pain. 2011;12:127–133.
- Linde K, Allais G, Brinkhaus B, Manheimer E, Vickers A, White AR. Acupuncture for migraine prophylaxis. Cochrane Database of Systematic Reviews 2009, Issue 1.
- Martin PR, Reece J, Callan M, MacLeod C, Kaur A, Gregg K, Goadsby PJ. Behavioral management of the triggers of recurrent headache: a randomized controlled trial. Behav Res Ther. 2014 Oct;61:1-11. Doi: 10.1016/j.brat.2014.07.002. Epub 2014 Jul 16.
- Silberstein SD, Holland S, Freitag F, Dodick DW, Argoff C, Ashman E. Evidence-based guideline update: Pharmacologic treatment for episodic migraine prevention in adults. Report of the Quality Standards Subcommittee of the American Academy of Neurology and the American Headache Society. Neurology 2012;78:1337-1345.
- Sun Y, Gan TJ. Acupuncture for the management of chronic headache: a systematic review. Anesth Analg. 2008 Dec;107(6):2038–47.
Farmakologisk behandling av migrän hos vuxna
- Aurora SK, Winner P, Freeman MC, Spierings EL, Heiring JP, DeGryse, VanDenburgh AM, Nolan ME, Turkel CC. OnabotulinumtoxinA för treatment of chronic migraine:Pooled analyses of the 56-week PREEMPT clinical program. Headache 2011;51(9):1358-1373.
- Diener H-C, Charles A, Goadsby PJ, Holle D. New therapeutic approaches for the prevention and treatment of migraine. www.thelancet.com/neurology 2015;14:1010-1022.
- Edvinsson L. Views and perspectives. The journal to establish CGRP as a migraine target: A retrospective view. Headache. DOI:10.1111/head.12656.
- Evers S, Áfra J, Frese A, Goadsby PJ, Linde M, May A, Sándor PS. EFNS guideline on the drug treatment of migraine – revised report of an EFNS task force. Europ J Neurol 2009; 16:968-981.
- Gelfand AA, Goadsby PJ. A Neurologist´s Guide to Acute Migraine Therapy in the Emergency Room. The Neurohospitalist2012; 2(2); 51-59.
- Goadsby PJ. Pathophysiology of migraine. Ann Indian Acad Neurol 2012;15(Suppl 1):S15-S22.
- Haan J, Ferrari M, Terwindt G Familial and sporadic hemiplegic migraine: Diagnosis and treatment Current Treatment Options in Neurology 2013;15:13-27.
- Kelley NE, Tepper DE. Rescue therapy för acute migraine, Part 1. Headache 2012;52(1):114-128.
- Kurth T The association of migraine with ischemic stroke Curr Neurol Neurosci Rep 2010;10:133-139.
- Linde M, Mulleners WM, Chronicle EP, McCrory DC, Antiepileptics other tha gabapentin, pregabalin, topiramate and valproate for the prophylaxis of episodiv migraine in adults (Review). The Cochrane Collaboration. Ed: John Wileysons, Ltd. 2014.
- MacGregor EA. Migraine management during menstruation and menopaus. Continuum (Minneap Minn) 2015;21(4):990-1003.
- Mathew NT, Farhan AS, Jaffri A. A double-blind comparison of OnabotulinumtoxinA )BOTOX) and Topiramate (TOPIMAX) for the prophylactic treatment of chronic migraine: A pilot study. Headache 2009;49:1466-1478.
- Pelzer N,, Stam AH, Haan J, Ferrari M, Terwindt G Familial and sporadic hemiplegic migraine: Diagnosis and treatment Current Treatment Options in Neurology 2013;15:13-27 .
- Rozen T. Emergency department and inpatient management of status migrainosus and intractable headache. Headache 2015;21(4):1004-1017.
- Silberstein SD, MD, FACP, for the US Headache Consortium. Practice parameter: Evidence-based guidelines for migraine headache )An evidence-based review). Report of the Quality Standards Subcommittee of the American Academy of Neurology
- Silberstein SD, Holland S, Freitag F, Dodick DW, Argoff C, Ashman E. Evidence-based guideline update: Pharmacologic treatment for episodic migraine prevention in adults. Report of the Quality Standards Subcommittee of the American Academy of Neurology and the American Headache Society. Neurology 2012;78:1337-1345.
- Woldeamanuel YW, Rapoport AM, Cowan RP. The place of corticosteroids in migraine attack management: A 65-year systematic review with pooled analysis and critical appraisal. Cephalalgia 2015;35(11):996-1024.
- www.Janusinfo.se
- www.Viss.se
- www.Lakemedelsboken.se
- www.SBU.se >Triptaner vid akut migrän.
Farmakologisk behandling av migrän hos barn
- Kacperski J, Kabbouche MA, O´Brien HL, Verberding JL. The optimal management of headaches in children and adolescents. Ther Adv Neurol Disord. 2016; 9(1): 53–68.
Ladda ner mall för huvudvärksdagbok
Huvudvärksdagbok (pdf 0.06 MB)
Migränappen rekommenderas. Den är gratis för nedladdning där appar finns.
Ansvarig för dokumentet: Mattias Linde
Arbetsgrupp: Ellen Lillvall
Ansvarar för alla kapitel i ”Migrän” utom de två sista (som är i PDF-format)
Publikationsdatum: februari 2024
Ansvarig för dokumentet ”Rekommendationer om CGRP-behandlingarna”: Anna Sundholm, epost: anna.sundholm@sll.se och Anna Steinberg, epost: anna.steinberg@sll.se
Arbetsgrupp: Ingela Nilsson Remahl, Elisabet Waldenlind, Mattias Linde, Monicha Norén
Publikationsdatum: februari 2024
Ansvarig för dokumentet ”Behandlingsplan första linjen sjukvård”: Anna Sundholm, epost: anna.sundholm@sll.se och Anna Steinberg, epost: anna.steinberg@sll.se, Lars Edvinsson, epost: Lars.Edvinsson@med.lu.se
Arbetsgrupp: Ingela Nilsson Remahl, Elisabet Waldenlind, Mattias Linde, Monicha Norén
Publikationsdatum: februari 2024

